Nach den jüngsten Ereignissen im Zusammenhang mit der Inhaftierung des ehemaligen stellvertretenden Gesundheitsministers und zehn Ärzten im Zusammenhang mit Manipulationen am Transplantationssystem in der Ukraine ist die Gesellschaft besorgt und an einer ehrlichen Überprüfung der Funktionsweise dieses wichtigen medizinischen Bereichs interessiert. Um die tatsächliche Situation zu verstehen, haben wir uns an eine herausragende Persönlichkeit in dieser Richtung gewandt, Vasyl Strilka, der respektvoll als „Vater“ der Transplantation in der Ukraine bezeichnet wird.
Als wir im Jahr 2020 über die erste Knochenmarktransplantation für ein Kind in der Ukraine von einem familienfremden Spender schrieben, führten die Pfeile zu Strelka – als einer Person, die stark eingegriffen hat, um dies per Gesetz zu ermöglichen. Derzeit leitet Herr Vasyl die Direktion für medizinische High-Tech-Versorgung und Innovationen im Gesundheitsministerium.
Woher kommen Organe zur Transplantation?
„Eine Transplantation ist unmöglich, wenn es kein Spenderorgan gibt“, beginnt Vasyl Strilka. Das heißt, es muss einen Spender geben, bei dem der Hirntod diagnostiziert wurde, dessen Herz aber noch schlägt.
Das Gehirn kann aus verschiedenen Gründen sterben. Zum Beispiel ein Verkehrsunfall. Oder ein Schlaganfall. Laut ausländischen wissenschaftlichen Daten, fügt Vasyl hinzu, durchlaufen etwa 50 % derjenigen, die an den Folgen eines Schlaganfalls sterben, das Stadium des Hirntodes.
In der Ukraine erleiden jedes Jahr 130.000 Ukrainer einen Schlaganfall, mehr als 25.000 von ihnen sterben. Und die Zahlen wachsen.
Auf Intensivstationen und Intensivstationen wird der Hirntod diagnostiziert. Und das, sagt Vasyl, ist das Hauptproblem des Systems. Denn bis der Ärzterat zusammentritt und diese Diagnose bestätigt, kommt es nicht in Frage, dass ein tatsächlich bereits verstorbener Mensch Organspender für andere lebende Menschen wird.
Gemäß der Anordnung des Gesundheitsministeriums, die von den europäischen und amerikanischen übernommen wurde, muss die Diagnose Hirntod bei allen Patienten gestellt werden, die drei Punkte auf der Glasgower Koma-Skala aufweisen. Auch wenn es ein alter Großvater ist. Aber in der Praxis ist es nicht so.
„Ich habe 2012 meinen Abschluss an der Medizinischen Universität Bogomolets gemacht. Während meiner gesamten Ausbildung wurde mir nichts über den Hirntod, seine Diagnose, gesagt, dass es eine solche Diagnose gibt. Und Zehntausende solcher Ärzte wurden freigelassen. Sie arbeiten. Wenn Ihnen etwas einfällt, was Sie noch nie zuvor getan haben, denken Sie: Brauche ich das? Im Mai 2019 kamen Vertreter der WHO, die damals eine Schlüsselrolle bei der Transplantation spielten, zu uns. Ich frage einen, einen Spanier: „Sagen Sie mir, was Sie tun, damit Ihre Ärzte den Hirntod diagnostizieren?“ Er verstand die Frage nicht: „Also?“ Das ist ihre Pflicht.“ Sie verstehen unser Problem nicht. „Unsere liegt gerade auf der Intensivstation und auf den Intensivstationen“, betont Strelka.
Er erinnert sich, dass es im Jahr 2019 fast keine solchen Diagnosen gab, nur in der Region Saporischschja wurde etwas getan, ein oder zwei Menschen pro Jahr wurden dort Organspender. Zur Transplantation wurden Nieren entnommen, in der gesamten Ukraine wurden mehrere posthume Nierentransplantationen durchgeführt.
Und nach fünf Jahren gibt es im Land nur wenige Diagnosen von Hirntod. Denn neben der Weisungsanordnung muss auch der Wunsch von Ärzten und Geräten dafür vorhanden sein.
Ein Arzt sagte inoffiziell, dass manchmal ein Team von Spezialisten des Transplantationszentrums mit seiner Ausrüstung dorthin ging, um in einem regionalen Krankenhaus einen Hirntod zu diagnostizieren: Ultraschall, Gasanalysator und so weiter.
Wichtig ist, dass es sich nicht um Transplantationsspezialisten handelt, sondern beispielsweise um Anästhesisten oder Neurologen.
Der Pfeil bestätigt, dass ein solches Problem vorliegt. Darüber hinaus müssten die Geräte für eine solche Diagnostik bereits auf Intensivstationen und Intensivstationen vorhanden sein, fügt er hinzu. Zum Beispiel das gleiche Blutgasanalysegerät zur Behandlung von Patienten, die dort ankommen.
Es gibt auch eine entsprechende Anordnung des Gesundheitsministeriums, dass alle diese Geräte vorhanden sein und gegebenenfalls für die Diagnose des Hirntods verwendet werden müssen.
„Ist es überall? Anders. Ich möchte in einer Abteilung behandelt werden, die Hirntod diagnostiziert oder Transplantationen durchführt. Denn in diesem Fall sind meine Überlebenschancen höher, weil die Qualifikation der Ärzte dort höher ist. Sie haben nicht nur die Ausrüstung, sondern nutzen sie auch“, erklärt Vasyl Strilka.
Alle Intensivstationen und Intensivstationen sollen routinemäßig in der Lage sein, den Hirntod selbst zu diagnostizieren. Aber die Realität sieht nicht so aus. Für Triebwagen sei es oft schwierig, etwas anzufangen – aus Angst und Unwissenheit, fügt er hinzu: „Deshalb ist es normal und gut, jemanden zu haben, der einem beim Start hilft.“
Und hier kommen wir zu einer interessanten und in medizinischen Kreisen ethisch umstrittenen Entscheidung des Gesundheitsministeriums – Kooperationsvereinbarungen zwischen Krankenhäusern, die Transplantationszentren sind, und Krankenhäusern, die potenzielle Extraktionsbasen sind, also dort, wo es eine Intensivstation und die Möglichkeit dazu gibt Hirntod diagnostizieren.
Wer aktiver ist, bekommt mehr Organe
Damit ein Transplantationszentrum eine Transplantation durchführen, seinen Patienten retten und dafür gutes Geld vom Staat bekommen kann, braucht es Organe.
Sie können nur auftreten, wenn auf der Reanimations- und Intensivstation ein Hirntod diagnostiziert wird. Natürlich werden nur einige davon für eine Spende geeignet sein, aber es ist nicht mehr 0.
Daher stellte das Gesundheitsministerium sicher, dass Transplantationszentren Interesse an der Schulung örtlicher Krankenhäuser hatten. Zu diesem Zweck waren im Jahr 2021 Kooperationsvereinbarungen vorgesehen, da es sich bei der Transplantation um „Teamarbeit handelt, an der in der Regel mehrere Krankenhäuser beteiligt sind; Das Gesundheitsministerium hat Regeln erarbeitet, um die Interaktion und Zusammenarbeit zwischen Krankenhäusern zu fördern.“
Wenn ein Transplantationszentrum einen Vertrag mit einem örtlichen Krankenhaus abschließt, es unterrichtet oder vielleicht sogar die Ausrüstung teilt, erhält es Vorrangrechte an den Organen, die dort infolge des Todes von Patienten erscheinen.
In vertraulichen Gesprächen erklärten an Transplantationen beteiligte Ärzte, dass die Voreingenommenheit im Land insbesondere auf diese Weise entstanden sei: Einige Transplantationszentren besuchten schnell viele Krankenhäuser, schlossen Verträge mit ihnen ab und erhielten nun den Löwenanteil der Organe. Es ist eine Art Prinzip, dass derjenige, der schneller hochspringt, die Pantoffeln bekommt.
Viele Verträge wurden insbesondere vom Schalimow-Institut, dem Herzinstitut und der Ersten Territorialen Ärztekammer Lemberg unterzeichnet. Laut Statistik der Vorjahre sind sie Spitzenreiter bei der Zahl der Organtransplantationen.
Was ist die Lösung des Problems und des ethischen Dilemmas zugleich? Tatsache ist, dass es in der Ukraine gleichzeitig keine einzige Warteliste für Organe gibt.

Jedes Transplantationszentrum verfügt über eine eigene Liste, die bereits im allgemeinen elektronischen System von EDIST installiert ist und über die wir später sprechen werden.
Ein Patient aus einem Zentrum mit vielen Verträgen hat eine höhere Chance, rechtzeitig ein Organ zu erhalten, ein anderer kann ohne Wartezeit sterben. Somit befinden sich Patienten mit den gleichen Indikationen für eine Transplantation in ungleichen Bedingungen.
Einerseits treiben solche Regeln die Weiterentwicklung des Systems voran. Andererseits ist es nicht die Schuld des Patienten, dass sein Zentrum nicht viele Verträge abgeschlossen hat. Es gab Ärzte, die nicht glaubten, dass ihre Patienten aus weniger aktiven Zentren die Transplantationen überleben würden.
Vasyl Strilka antwortet, dass dies keine Frage des Glaubens sei, sondern der Arbeit von Ärzten mit anderen Krankenhäusern. Darüber hinaus räumt das System Notfallpatienten, die innerhalb weniger Tage ohne Transplantation sterben können, außerhalb aller Verträge erste Priorität ein und sucht im ganzen Land nach Spendern für diese Menschen.
„Im Jahr 2018 hatten wir vier oder fünf Transplantationszentren, die nur Familiennieren- und Lebertransplantationen durchführten, und in Saporischschja führten sie einige Nierentransplantationen von einem posthumen Spender durch. Das heißt, wir hatten Leute, die Transplantationen durchführten. Sie zeigten jedoch keine Aktivität und sagten, sie wollten Menschen retten. Die Werchowna Rada verabschiedete ein Gesetz, das dem System Auftrieb gab. Und die Regeln, dass man Krankenhäuser aufsuchen muss, sind eine Anordnung des Gesundheitsministeriums. Ihnen wurde von Transplantationen erzählt, von den Geschichten von Patienten, die eine Transplantation benötigen. Das sind ein paar tausend Menschen. Denn für einen angemessenen Zeitraum gibt es keine andere Möglichkeit, das System weiterzuentwickeln.“
Er fügt hinzu, dass diejenigen Transplantationszentren, die stärker gestresst sind, Krankenhäuser aufsuchen, ihnen Ratschläge geben und infolgedessen mehr Organe transplantiert werden. Deshalb gebe es eine Diskrepanz, dass manche 100 Transplantationen pro Jahr durchführen, andere hingegen zwei bis fünf: „Wir sehen, dass die Zusammenarbeit zwischen Transplantationszentren und Krankenhäusern die Spendenquote erhöht.“
Er sagt auch, dass ein Krankenhaus nun mehrere Verträge mit Transplantationszentren abschließen kann. Sogar mit allen.
Im vergangenen Jahr wurden in 26 Zentren Transplantationen durchgeführt. Und insgesamt wurden dafür rund 40 Verträge mit der NSZU abgeschlossen.
„Es gibt 12 Krankenhäuser, die über ein Schlaganfallzentrum verfügen, Verträge mit der NHSSU über Transplantationen abgeschlossen haben und im Jahr 2023 keine Transplantationen durchgeführt haben“, sagt Strilka. Und er fügt hinzu: Wenn sie so weitermachen, wird der Staat im Jahr 2025 keine Verträge über Transplantationen mit ihnen abschließen.
Stattdessen werden die Zentren, die Transplantationen durchführen, immer spezialisierter, es ist für die Patienten besser, dorthin zu gehen, weil die Chancen auf ein Spenderorgan höher sind.
Zu den Zentren, die nicht so viele Transplantationen und Verträge haben, sagt Herr Vasyl Folgendes: Es gibt regionale Krankenhäuser und Schlaganfallzentren in der Ukraine, die noch keine routinemäßige Diagnose von Hirntod eingeführt haben. Sie können Ihre Spezialisten dorthin schicken, Vereinbarungen unterzeichnen und die Transfers erhöhen.
Immerhin deckt das ukrainische System mittlerweile etwa 10 % des tatsächlichen Bedarfs, betont Strelka. Und vergleicht die Ukraine hinsichtlich der Anzahl der Transplantationen mit anderen führenden Staaten. Weltweit wird dieser Indikator anhand der Anzahl der Transplantationen pro Million Einwohner berechnet. Im Jahr 2023 hielt die Ukraine Folgendes ab:
- 61 Herztransplantationen: Wenn wir auf dem Niveau Kroatiens wären, würden wir 440 Herzen transplantieren;
- 4 Lungentransplantationen: Wenn wir mit Österreich vergleichen, müssten wir 505 solcher Transplantationen haben;
- 243 Nieren: Wenn wir mit dem Spitzenreiter Spanien vergleichen, dann dürften es 2500 Nierentransplantationen pro Jahr sein.
Derzeit gibt es in der Ukraine 3,6 posthume Spender pro Million Einwohner. Wenn man die zwei oder drei Spender pro Jahr, die in Saporischschja waren, nicht mitzählt, hatte das Land 0. Aber Spanien hat einen Indikator von mehr als 40, die USA - mehr als 40. Der durchschnittliche Indikator für Europa liegt bei 25-40. Das heißt, es sei möglich, das ukrainische System um das Zehnfache zu vergrößern, argumentiert Vasyl.
Wie der Algorithmus zur Hirntod-Diagnose und zur Organentnahme funktioniert
Kommen wir zu einer weiteren wichtigen Komponente des Systems – der Arbeit des Transplantationsalgorithmus selbst.
Wenn ein Patient auf der Intensivstation drei Punkte auf der Glasgower Koma-Skala hat, trifft sich ein Ärzterat und diagnostiziert den Hirntod.
Laut Strelka handelt es sich um einen einfachen Eingriff, alle notwendigen Fähigkeiten wurden an der medizinischen Universität vermittelt, nur wurde nicht erklärt, dass es eine solche Diagnose gibt.
Notwendig sind beispielsweise die Überprüfung der Reflexe, die Durchführung eines Apnoe-Tests (vorübergehender Atemstillstand), die Elektroenzephalographie (zeigt, ob elektrische Aktivität im Gehirn vorliegt) usw.
Vasyl Strilka sagt, dass eine solche Diagnose nicht falsch sein kann: „Wenn die Studie zeigt, dass es keinen Blutfluss im Gehirn gibt, dann ist er nicht da.“ Jeder Arzt überprüft seine eigenen, geht die vom Gesundheitsministerium festgelegte Checkliste durch.“
Wenn das Krankenhaus eine Kooperationsvereinbarung mit dem Transplantationszentrum hat, kann es bei der Diagnose helfen. Zum Beispiel ihre Intensivmediziner zu schicken, aber keine Transplantationsspezialisten, sie aus der Ferne zu konsultieren, Online-Analysen und -Indikatoren anzusehen, irgendwo zu beraten, wie man die Medikamente anpassen kann, damit das Herz nicht stoppt, denn dann wird es keine Transplantation geben.
Der Hirntod werde ohne Bezug zur Transplantation diagnostiziert, betont Strelka. Denn Studien sagen: Wenn diese Diagnose an Transplantationen gebunden ist, wird die Spendenmenge gering. Dann können Ärzte nach Augenmaß entscheiden: „Vielleicht ist das ein Spender?“ Aber nein“, und nicht einmal, um eine Diagnose durchzuführen.
Nachdem der Ärzterat den Hirntod festgestellt hat, prüfen Ärzte, ob bei der verstorbenen Person Kontraindikationen für eine Spende vorliegen. Zum Beispiel Infektionskrankheiten.
Bei Vorliegen von Kontraindikationen soll laut Anordnung des Gesundheitsministeriums die Lebenserhaltung eingestellt werden. Das heißt, Sie müssen das Beatmungsgerät ausschalten.
„Hier geht es auch um die Menschenwürde. Da uns von Fällen berichtet wurde, in denen ein Schlaganfall auf der Intensivstation behandelt wurde, hatte die Person bereits einen Hirntod erlitten, der offiziell nicht diagnostiziert wurde, und die Angehörigen der bereits Verstorbenen wurden jeden Tag in die Apotheke geschickt, um Tausende von Griwna einzukaufen der Medizin. Dies sollte nicht der Fall sein. „Noch ist niemand nach dem Hirntod wieder auferstanden“, sagt Strelka.
Und er fügt hinzu, dass nach der Diagnose eines Hirntodes ein Mensch laut Gesetz als tot gilt. Schließlich ist der biologische Tod irreversibel.
Zertifikat. Artikel 52. Feststellung des irreversiblen Todes einer Person und Einstellung aktiver Maßnahmen zur Lebenserhaltung des Patienten. Medizinisches Personal ist verpflichtet, einem Patienten im Notfall eine umfassende medizinische Versorgung zu gewährleisten. Aktive Maßnahmen zur Lebenserhaltung des Patienten werden eingestellt, wenn festgestellt wird, dass der Zustand der Person irreversibel ist. Der Moment des irreversiblen Todes eines Menschen ist der Moment seines Hirntodes oder seines biologischen Todes.
Wenn eine Person nach der Diagnose Hirntod keine Kontraindikationen aufweist, gilt sie als potenzieller Spender. In dieser Phase werden die Transplantationskoordinatoren des Krankenhauses, in dem sich der Spender befindet, oder das ukrainische Transplantationskoordinierungszentrum einbezogen. Ihm obliegt die Koordination des Gesamtsystems.
Wenn ein Spender erscheint, kommuniziert der Transplantationskoordinator des Krankenhauses, in dem sich der Spender befindet, mit den Angehörigen über die Zustimmung zur Organentnahme, organisiert alle notwendigen Untersuchungen und gibt die Daten in EDIST ein. Der Transplantationskoordinator des ukrainischen Transplantationskoordinierungszentrums unterstützt den Verteilungsprozess über EDIST gemäß den Regeln des Gesundheitsministeriums.
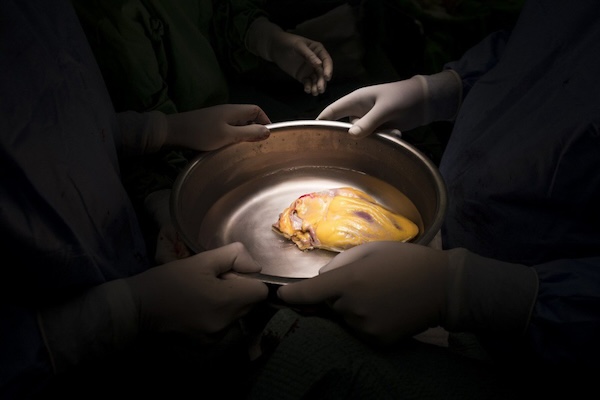
Wenn die Angehörigen der Organentnahme zugestimmt haben, wird der Spender weiteren Untersuchungen unterzogen und erst dann wählt das automatisierte System potenzielle Empfänger der Organe aus, deren Spende die Angehörigen zugestimmt haben. Sie ermöglichen beispielsweise die Entfernung von Leber und Nieren, nicht aber des Herzens.
Wie das System auswählt, wer ein bestimmtes Organ erhält: die Warteliste für eine Transplantation
Zunächst prüft der Algorithmus, ob es in der gesamten Ukraine Patienten gibt, die einen Notfallstatus für eine Transplantation haben. Das heißt, wenn diese Menschen in den kommenden Tagen kein Organ für eine Transplantation haben, werden sie sterben. Verträge zwischen Krankenhäusern sind hier nicht relevant.
Wenn es eine solche Person gibt und sie hinsichtlich Blutgruppe und anthropometrischen Daten grundsätzlich kompatibel ist (eine 50-jährige Niere passt nicht zu einem 6-jährigen Kind), bietet das System ihr das Organ zunächst an.
Der Transplantationskoordinator des Transplantationszentrums prüft, was jetzt bei ihr ist und informiert das ukrainische Transplantationskoordinierungszentrum darüber. Denn gestern konnte ein Mensch noch leben, heute leider nicht mehr.
Weitere Studien folgen als nächstes. Zum Beispiel ein Cross-Match: Das Blut von Spender und Empfänger des Organs wird auf Verträglichkeit überprüft.
Wenn alles in Ordnung ist und sich die Transplantationsärzte für eine Operation entscheiden, planen sie eine Transplantation. Gibt es keinen Notfallempfänger, also eine Person, die dringend ein Spenderorgan benötigt, oder ist etwas nicht geeignet, sucht das System weiter. Prüft, ob die Extraktionsbasis eine Kooperationsvereinbarung mit einem Transplantationszentrum hat.
Ist dies der Fall, wird dort zunächst nach Empfängern des Organs gesucht, ob es Übereinstimmungen gibt. Wenn das Krankenhaus mehrere Verträge mit Transplantationszentren hat, durchsucht es mehrere Wartelisten.
Kann eine Person in mehreren Transplantationszentren in der Schlange stehen, um ihre Chancen auf eine Transplantation zu erhöhen?
Nein, erklärt Strelka: „Wenn ein Mensch eine Transplantation braucht, ist er sehr krank. Beispielsweise funktioniert das Herz sehr schlecht. Jemand sollte sich mit einer solchen Person befassen. Wenn sie in drei Zentren hintereinander gestanden hätte, hätten wir später nicht das Extrem gefunden.
Wenn das Krankenhaus keinen Vertrag mit einem Transplantationszentrum hat, sucht das System sofort im ganzen Land.
Bei mehreren Personen, die für ein bestimmtes Organ potenziell geeignet sind, prüft das System, wer von ihnen am längsten in der Warteschlange steht und im Todesfall lebenslang in die Organentnahme eingewilligt hat.
„Das wird auch berücksichtigt. Also gab ich eine lebenslange Einwilligung, und jemand tat es nicht. Alle anderen Kriterien sind für uns gleich. „Es ist gerechter, die Orgel mir zu geben, weil ich bereit war, meine Orgel jemandem zu geben“, erklärt Strelka.
Und so bildet er eine Warteliste derjenigen, deren Grundindikatoren für ein Organ geeignet sind, das noch nicht entfernt wurde, dafür aber bereits das Einverständnis der Angehörigen erhalten hat.
Dann betreten die Ärzte die Bühne. Das weiter oben auf der Liste stehende Zentrum kann der Entnahme des Organs zustimmen oder es ablehnen, und so geschieht es in der Welt.
„In den USA wird jedes Organ, auch wenn es nach Meinung einiger nicht sehr groß ist, allen Transplantationszentren angeboten, bis das letzte ablehnt“, sagt Strelka. — Kollegen aus den USA erzählten von einem Fall einer Lungentransplantation. Alle Zentren auf der Liste begannen, sie abzulehnen, weil der Spender eine teilweise Lungenentzündung hatte. Während die Zentren sich weigerten, vergingen drei Tage, die Ärzte, die den Körper unterstützten, heilten die Lungenentzündung und das letzte Zentrum auf der Liste entnahm eine gesunde Lunge zur Transplantation.
Warum können Ärzte Organe verweigern? Zum Beispiel, sagt Vasyl Strilka, ein 20-jähriger Junge, der auf eine Herztransplantation wartet. Er befindet sich nicht im ersten Notfallstatus, die voraussichtliche Dauer seines Lebens beträgt noch mindestens ein paar Monate.
Und der Spender, der im System aufgetaucht ist und zu ihm passt, ist 59 Jahre alt. Den Indikatoren zufolge kann dieses Herz für einen 20-Jährigen geeignet sein, aber Transplantationsspezialisten werden darüber nachdenken, ob es sich lohnt, ein altes Herz einem jungen zu verpflanzen. Vielleicht ist es besser, auf ein anderes zu warten, das länger funktioniert.
Oder es gibt einen 70-jährigen Mann, der aufgrund seines Alters weiter unten auf der Warteliste steht, für den aber ein 59-jähriges Herz perfekt zu ihm passt.
Oder anders ausgedrückt: Der 20-Jährige befindet sich bereits im ersten Notfallstatus, die voraussichtliche Lebenserwartung beträgt eine Woche. Das heißt, er wird entweder sterben oder ein 59-jähriges Herz bekommen. In diesem Fall werden die Ärzte es transplantieren, das Herz nicht 15 Jahre leben lassen und dann eine Retransplantation durchführen, sondern vier oder fünf Jahre. Und für den Jungen ist dies nicht nur eine Chance, diese Jahre zu leben, sondern auch eine Chance auf eine Retransplantation.
Kann man hier Ärzte missbrauchen? Wenn die weiter oben auf der Liste stehenden Patienten nicht angerufen werden, aber vermerken, dass sie sich geweigert haben, krank sind oder im Ausland sind usw., erfolgt die Entgegennahme des Organs „nach Vereinbarung“. Vasyl Strelka antwortet, dass der Patient möglicherweise nicht angerufen wird, er möglicherweise derzeit Kontraindikationen hat und die Transplantation jetzt ablehnen kann:
„In jedem Fall werden solche Fälle mit der Unterschrift der verantwortlichen Person auf Papier festgehalten, was eine Aufklärung ermöglicht.“ Die endgültige Auswahl des Empfängers erfolgt auf Grundlage der Ergebnisse des immunologischen Tests auf Verträglichkeit, diese Ergebnisse werden auch dokumentiert.“
Können Ärzte, Transplantationskoordinatoren, irgendwie Daten in das System eingeben, damit bestimmte Organe bestimmte Zentren erhalten? Die Ärzte gingen in den Gesprächen davon aus, dass die Probleme gerade auf der Stufe des menschlichen Faktors vor der Dateneingabe in YEDIST angeblich wahrscheinlich seien. Da technisch gesehen alle Gesprächspartner keine Fragen zu YEDIST hatten, wurde das automatisierte System gelobt.
Als Beispiel nannte ein Gesprächspartner Deutschland, wo angeblich Fälle solcher Verschwörungen nachgewiesen wurden. Als die klinischen Daten des Patienten so geändert wurden, dass er kurz vor dem Erscheinen des gewünschten Spenderorgans im System in einen Notfall geriet. Herkömmlicherweise ändert das Transplantationszentrum die Daten im System, sodass der Patient den Notfallstatus erhält, und dann gibt der Transplantationskoordinator die Spenderdaten ein – und das System führt sie automatisch zusammen.
„Wenn das in Deutschland der Fall wäre, könnte es theoretisch auch hier sein“, sagt Strelka. — Aber durch die Formalisierung der Beziehungen und die Berücksichtigung einer Zusammenarbeit zwischen dem Transplantationszentrum und der Extraktionsbasis verringern wir die Wahrscheinlichkeit solcher Dinge. Denn das Transplantationszentrum ist sich darüber im Klaren, dass das Organ vertragsgemäß höchstwahrscheinlich ohnehin zu ihnen kommen wird. Dadurch verringert sich der Anreiz, irgendwie zu spielen. Vier Jahre lang hatten wir weniger Notfallstatus und sie waren rationalisiert. Deshalb haben wir im Jahr 2021 die Kriterien für den Notfallstatus festgelegt. Beispielsweise sollte ein Patient im ersten Herzstatus bereits ECMO erhalten.“ Wenn Herz und Lunge künstlich unterstützt werden, lebt der Mensch noch.
Wie gut werden Organtransplantationen in der Ukraine durchgeführt?
Einige Ärzte wiesen darauf hin, dass vermeintlich schwächere Teams Transplantationen durchführen können, weil ihr Management überlastet sei und Verträge unterzeichnet habe, und Zentren mit stärker spezialisierten Teams für einige Organe seien praktisch nicht in Betrieb.
„Das ist eine komplexe Geschichte“, antwortet Vasyl Strilka. — Die erste (nach einer 15-jährigen Pause) Herztransplantation in der Ukraine fand im Bezirkskrankenhaus Kowel statt. Hatte sie jemals eine Transplantation? NEIN. Gab es jemanden, der das gemacht hat? NEIN. Manager Oleg Samchuk wollte – und sie taten alles Notwendige. Dort wurde die Diagnose Hirntod ins Leben gerufen.
Als dort ein Spender auftauchte, luden sie Boris Todurov (der einst als Erster in der Ukraine ein Herz transplantierte) ein, die Transplantation durchzuführen. Das Team stand bereits neben ihm und studierte, allen voran Roman Domashich, der sich in Lemberg bereits einer Herztransplantation unterzieht. Dann wurde ihnen klar, dass sie es selbst schaffen könnten.
Dies ist nicht nur bei Boris Todurov bereits der Fall, sondern bei bis zu einem Dutzend Herzchirurgen, die mindestens einmal ein Herz transplantiert haben. Auf diese Weise führen wir eine professionelle Entmonopolisierung durch und vergrößern den Pool derjenigen, die dazu in der Lage sind, und eine Person kann eine Wahl haben.“
Wir brauchen drei bis fünf Zentren, die ein bestimmtes Organ transplantieren können, um nicht von einem Manager abhängig zu sein, fügt Vasyl Strilka hinzu. Es gibt bereits sechs Lebertransplantationsteams: „Feofania“, zwei Teams am Shalimov-Institut, Okhmatdyt, Lviv Territorial Medical Association, „Oberig“.
„Wenn der Leiter der Einrichtung an einer Transplantation interessiert ist, wird er gute Transplantologen zur Arbeit locken – zum Viertel, zum halben Preis.“
Bei mehreren Personen, die für ein bestimmtes Organ potenziell geeignet sind, prüft das System, wer von ihnen am längsten in der Warteschlange steht und im Todesfall lebenslang in die Organentnahme eingewilligt hat.
Der Staat bezahlt die Transplantation gut. Dies ermöglicht es, dem Patienten kein Geld wegzunehmen. Bei der Berechnung des Tarifs haben wir den Transplantationszentren gesagt: Berechnen Sie so, dass Sie den Patienten auf keinen Fall Geld abnehmen müssen.
Damit man dem Team ein normales Gehalt zahlen kann. Und gleichzeitig spart der Staat bei jeder Nierentransplantation eine Million Griwna im Vergleich zu dem, was wir den Weißrussen früher gezahlt haben (im Rahmen des Behandlungsprogramms im Ausland). Außerdem sparen wir mehr als eine Million bei der Herztransplantation. Darüber hinaus erhöht die Transplantation das Niveau des gesamten Krankenhauses. Anschließend muss sie ihr Labor, ihre Kardiologen und Anästhesisten schulen.“
Ich frage nach dem Fall Kiew, den die Ärzte vertraulich erzählt haben. Als sie ein Team von Transplantationsspezialisten zur Ausbildung in die USA schickten, trainierten sie, sie brachten sie mit – und sie transplantieren nicht. Vasyl Strilka sagt, dass das Team in die USA geschickt wurde, weil es ein Problem gab – niemand hat auf dem Territorium der Ukraine Lungen transplantiert.
Die erste Lungentransplantation wurde in Lemberg durchgeführt, als polnische Ärzte eintrafen und sie gemeinsam mit der Bevölkerung vor Ort durchführten. Den zweiten haben die Lemberger bereits selbst gemacht. Aber einer aus dem Team machte sich in Polen an die Arbeit.

Später traf Vasyl Strilka einen Herzchirurgen, einen Transplantationsspezialisten ukrainischer Herkunft, Serhii Melnychuk, der im Mass General Hospital arbeitet. Dies ist ein Weltklasse-Krankenhaus. Eine der klinischen Grundlagen der Harvard Medical School. Melnychuk half ihr dabei, sich bereit zu erklären, 13 Ärzten aus der Ukraine Lungentransplantationen beizubringen. Die Basis des Teams – 11 Ärzte – waren von „Feofania“, zwei weitere Herzchirurgen – von anderen Einrichtungen.
Die Christliche Ärztekammer half bei der Unterbringung und Logistik. Das Team verbrachte dort drei Monate. Sie studierte und führte nach ihrer Rückkehr selbstständig mehrere Lungentransplantationen in der Ukraine durch.
Aber wieder der engste Punkt des ukrainischen Systems, sagt Strilka. Die Transplantation einer Lunge ist schwieriger als die eines Herzens, einer Niere oder einer Leber. Schließlich hat die Lunge Kontakt mit der äußeren Umgebung. Und wenn es im Krankenhaus, das die Transplantation durchführt, zu einer Infektion kommt, dann schreitet diese Infektion vor dem Hintergrund der Immunsuppression (Unterdrückung der Immunität, die dem Patienten künstlich zugefügt wird, damit der Körper das transplantierte Organ nicht abstößt) voran und das Eine Person hat ein hohes Sterberisiko.
„Damit die Lunge für eine Transplantation geeignet ist, muss der Spender von einer sehr guten Intensivstation stammen“, erklärt Vasyl. - Von dem, wo sie sehr gut behandelt werden. Dann besteht eine höhere Wahrscheinlichkeit, dass der Patient im Falle der Diagnose Hirntod über eine für eine Transplantation geeignete Lunge verfügt. Nur sehr wenige Krankenhäuser können Patienten, die entweder genesen oder einen Hirntod erleiden und über eine brauchbare Lunge verfügen, auf diese Weise behandeln. Die Menschen in Lemberg konnten eine Lungentransplantation durchführen, weil sie über eine gut etablierte Arbeit auf der Intensivstation verfügen.“
„Feofania“ erleidet derzeit viele Verluste durch Kampfhandlungen, was auch die Ressourcen an Teams und Ausrüstung verschlingt. Daher liege die Frage nicht bei ausgebildeten Ärzten, sagt Strelka, sondern bei mehreren Faktoren: „Weil man Lungen transplantieren kann, aber auf der nächsten Station wird es einen Patienten mit einer Art resistenter Mikroflora geben (also einer Infektion innerhalb des Krankenhauses). , wo es Bakterien gibt, die von Antibiotika nicht angegriffen werden) und aufgrund der Immunsuppression wird ein Mensch nicht überleben.“
In verschiedenen Krankenhäusern ist es gerade wegen nosokomialer Infektionen so, dass Menschen, die eine Transplantation erhalten, manchmal nicht überleben. Der erste stellvertretende Gesundheitsminister Serhij Dubrow sprach zuvor über die Ausbreitung solch schwerer Infektionen, die gegen Antibiotika resistent sind.
Und hier kommen wir zum letzten wichtigen Thema des Systems – der Überlebensrate der Ukrainer nach Transplantationen.
Mehrere Ärzte sagten inoffiziell, dass Teams mit besseren Transplantationskompetenzen und höheren Überlebensraten weniger Organe transplantieren als Krankenhäuser, die Verträge haben und mehr Organe transplantieren.
Ihrer Meinung nach ist dies selbst gegenüber einem Patienten unfair, der von den besten Spezialisten operiert werden sollte und der wissen sollte, in welchem Krankenhaus das Überlebens- oder Sterberisiko höher ist. Es gibt keine öffentlich zugänglichen Statistiken.
„Derzeit gibt es keine. „Eines Tages wird es soweit sein“, antwortet Strelka. Er sagt, dass zum jetzigen Zeitpunkt keine Überlebenszahlen veröffentlicht werden:
„Im Durchschnitt sind unsere Indikatoren etwas schlechter als die durchschnittlichen europäischen. Wenn wir uns die Krankenhäuser ansehen, die aufgrund des Notfallstatus drei oder vier Transplantationen an schweren Patienten durchgeführt haben und zwei von ihnen starben, wird das System hier nicht gewürdigt. Um Statistiken zu veröffentlichen, ist es notwendig, eine Aufschlüsselung nach jedem Zentrum anzuzeigen.
Wenn ein Zentrum drei Transplantationen an drei schwer erkrankten Patienten durchführen würde, von denen einer verstarb, läge die Überlebensrate bei 67 %. Ist es gut oder schlecht? Und jemand, der 100 Transplantationen hatte, hat eine Überlebensrate von 90 %. Und dann wird niemand mehr in das Zentrum gehen, in dem drei Patienten waren.
Doch bei 67 % liegt das nicht daran, dass ihre Hände krumm sind, sondern daran, dass es noch keine ausreichenden Zahlen zur Auswertung gibt.
Es gibt noch eine andere Seite der Medaille.
Kann gegen Zentren mit schlechteren Überlebensraten vorgegangen werden? Einige Länder veröffentlichen solche Indikatoren. Und dort haben schwierige Patienten fast keine Chance auf eine Transplantation. Denn niemand will sie nehmen, denn sie verderben die Statistik.
Denn bei einem ernsthaften Patienten liegt die Wahrscheinlichkeit, dass er nach der Transplantation stirbt und nicht überlebt, bei 70 %. Und sie spielen ihn.
Wir befinden uns erst in der Ausbildungsphase: Wenn wir dies tun, werden die Zentren keine Patienten aufnehmen, die überleben könnten. Intern zeigen wir die Daten den Zentren, aber öffentlich wäre es im Moment eher ein Nachteil für das Transplantationssystem. Die Aussage, dass einige schlechtere Ergebnisse und mehr Transplantationen erzielen und andere weniger und bessere Ergebnisse erzielen, wird durch nichts gestützt. Wir sehen, dass Zentren, die mehr Transplantationen durchführen, bessere Ergebnisse erzielen.
Dies ist auf mehrere Faktoren zurückzuführen:
– sie sammeln Erfahrung; Selbst wenn jemand sehr schlau wäre, aber zwei Transplantationen durchführte, und jemand hart arbeitete und 40 durchführte, dann würde ich zu jemandem gehen, der 40 durchführte. Das beste Herztransplantationsergebnis gibt es jetzt am Herzinstitut. Sie alle leben von den letzten 21 Transplantationen;
– wir brauchen immer noch mehr Transplantationsteams; Wenn sie sagen, dass der Arzt cool ist, ist das höchstwahrscheinlich so. Und dann beginnt entweder seine Verwaltung nach den bestehenden Regeln zu arbeiten, oder er wechselt das Krankenhaus. Wenn wir sagen, dass wir nur diesen beiden Teams vertrauen und alle dorthin schicken, werden wir den Bedarf an Transplantationen in der Ukraine nie decken.“

